
Durante décadas, la imagen dominante en educación médica era clara: las metodologías activas habían dejado atrás a la clase magistral. Pero merece la pena hacerse algunas preguntas incómodas: ¿es realmente tan concluyente la evidencia que respalda esa superioridad? ¿O depende más del entusiasmo del docente y del contexto que de la metodología en sí?
La evidencia sugiere que el impacto de las metodologías activas es muy variable: depende del diseño concreto, del contexto y, sobre todo, de quien las aplica. Lo que marca la diferencia no es tanto el método elegido como la técnica y la intención del docente.
La disyuntiva no es "clase magistral vs. innovación". Es clase magistral acrítica y pasiva frente a clase magistral intencionalmente diseñada, integrada en un ecosistema educativo más amplio. La clase magistral no debería ser el eje central de nuestro enfoque pedagógico, pero sí puede ser una pieza valiosa de él.
Una clase magistral bien diseñada puede ser inspiradora, estructuradora del conocimiento y promotora del razonamiento clínico — si el docente asume su responsabilidad pedagógica.
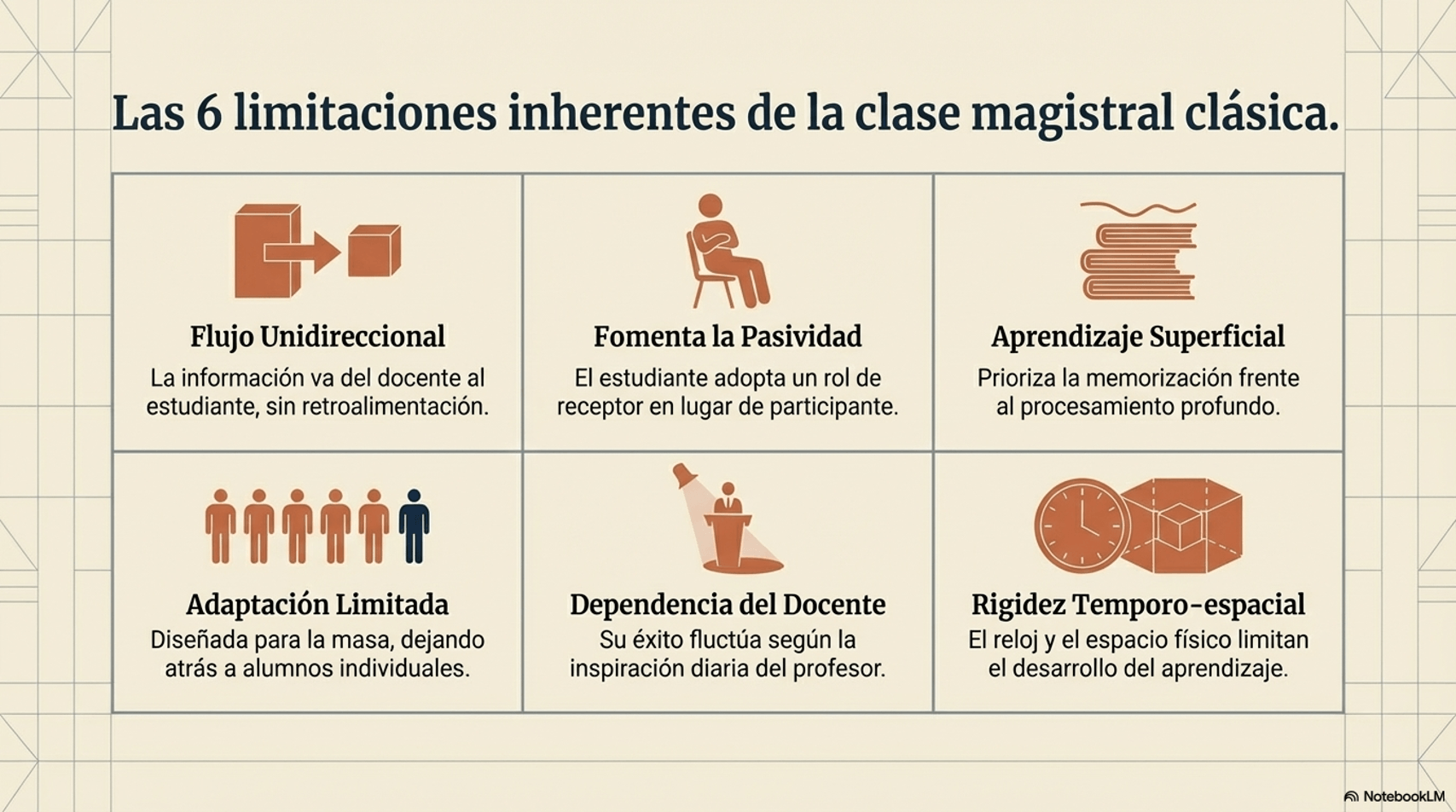

Asumir las limitaciones de la clase magistral no significa renunciar a ella. Hay situaciones concretas en las que el formato expositivo no solo es válido, sino que puede ser la mejor opción disponible:

Los datos, los hechos y los conceptos "menores" viven en el material del curso. El aula es para aportar significado.
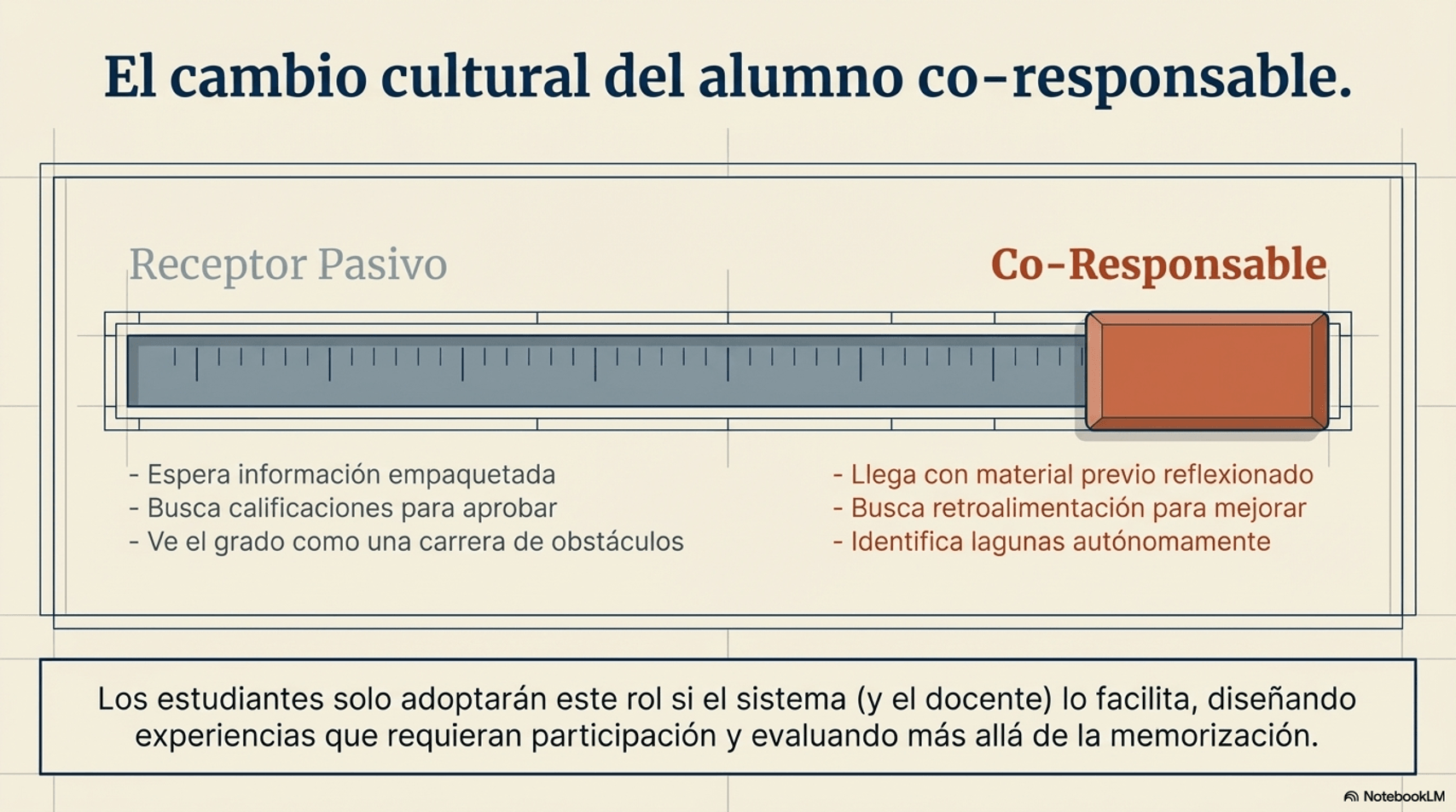
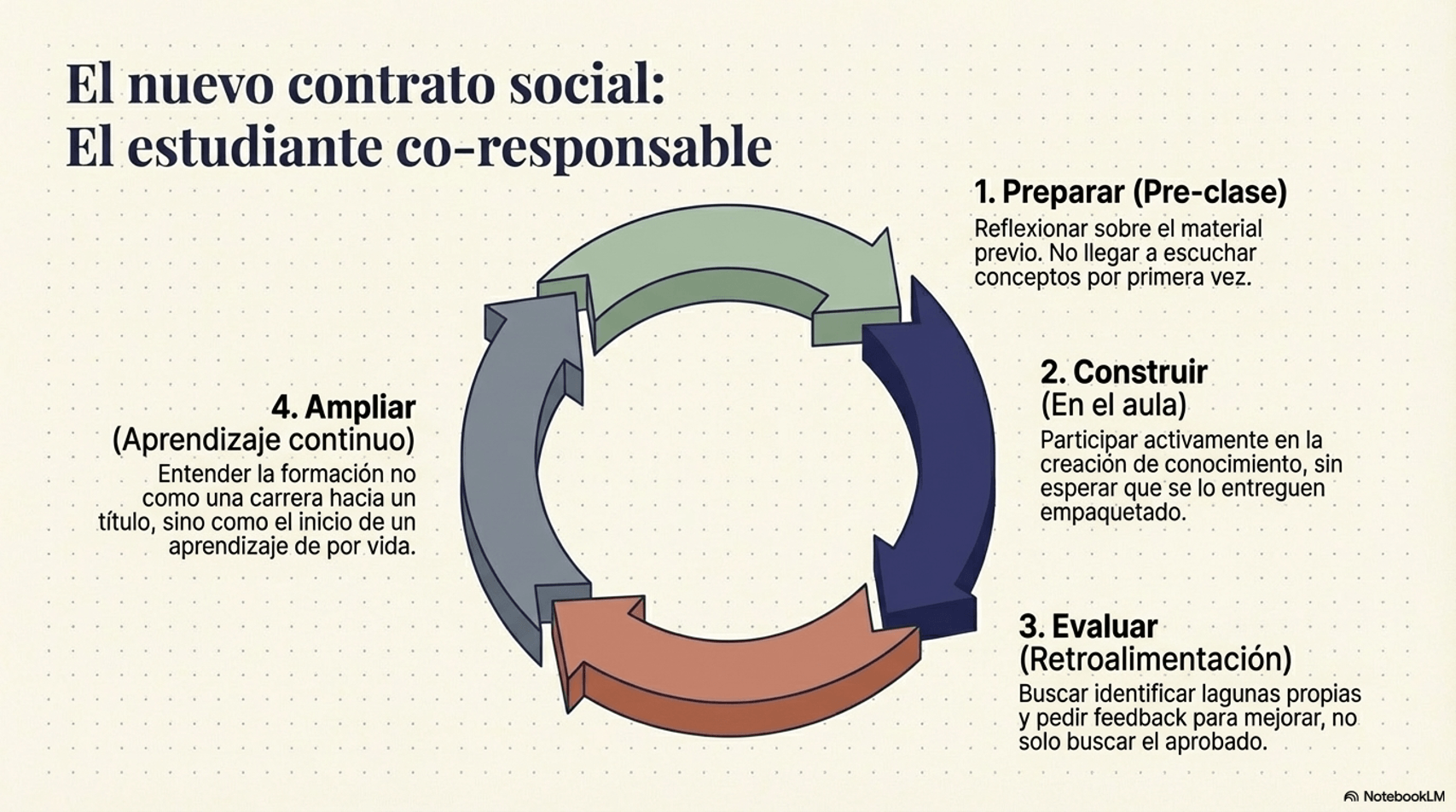
La pregunta no es nueva, pero sigue sin responderse del todo: ¿cuándo dejará el alumnado de ser receptor pasivo de información para convertirse en co-responsable de su propio aprendizaje? Este cambio de rol no es una tendencia pedagógica — es una necesidad. Y requiere una transformación cultural profunda, tanto en estudiantes como en docentes.
Un estudiante co-responsable llega habiendo reflexionado sobre el material previo, participa activamente, busca retroalimentación para mejorar y entiende que su formación es el inicio de un compromiso de aprendizaje para toda la vida profesional.
| Dimensión | Receptor pasivo | Aprendiz corresponsable |
|---|---|---|
| Actitud en el aula | Espera el conocimiento ya empaquetado | Participa en la construcción del saber |
| Curiosidad | "¿Esto entra en el examen?" | Valora las preguntas tanto como las respuestas |
| Visión temporal | El grado como carrera de obstáculos hacia el título | El inicio de un compromiso de aprendizaje de por vida |
| Relación con el error | "El error me penaliza, mejor no respondo" | El error es información útil para aprender |
| Fuente del conocimiento | "El profesor es la fuente de información, ya que él pondrá el examen" | "Para aprender necesito contrastar, buscar, cuestionar y generar conocimiento propio, con el profesor aumentando mi interés" |
Transformemos la clase magistral mediante cinco características clave — las 5 Aes — que convierten una exposición convencional en una experiencia de aprendizaje más productiva, participativa y duradera. Despliega cada "A" para explorar su significado y ejemplos concretos de implementación en el aula de medicina.
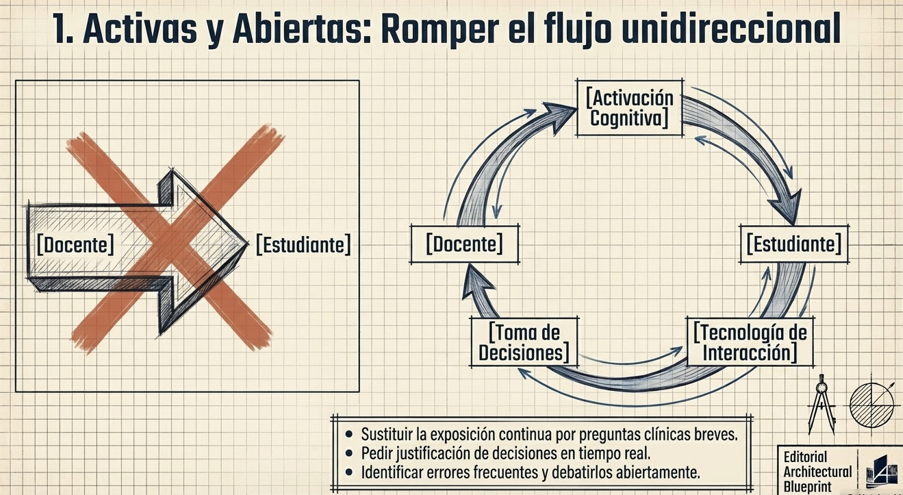
| 🩺 Pregunta clínica de arranque | Antes de explicar, plantea un caso real breve. "Tienes 30 segundos: ¿cuál sería tu primer diagnóstico diferencial?" Luego expones y contrastas. |
| ✋ Think-Pair-Share exprés | A mitad de clase, pausa 2 minutos. "Habla con el compañero: ¿qué mecanismo explica esto?" Una pareja comparte con el grupo. Retomas con la explicación. |
| 📱 Votación en tiempo real | Lanza una pregunta de opción múltiple con Wooclap/Kahoot. Muestra resultados y comenta los errores más frecuentes en directo, sin calificación. |
| ❓ Cierre con "¿qué no entendiste?" | Reserva los últimos 3 minutos para que cada alumno escriba la idea que menos clara quedó. Léelas en voz alta y responde las más comunes. |
| 🔬 Predicción antes de la prueba | Enseñas una radiografía, ECG o gasometría sin interpretar. "Antes de que lo comentemos: ¿qué hallazgo principal esperas encontrar y por qué?" |
| ⚠️ Error frecuente deliberado | Presentas una afirmación clínica incorrecta pero plausible. "Muchos residentes se equivocan aquí: ¿qué tiene de problemático este razonamiento?" |
| 💊 Mini decisión terapéutica | Tras exponer un caso, pides una decisión breve. "Paciente con FA y sangrado digestivo reciente: ¿reiniciarías anticoagulación hoy, en días o no aún?" |
| 🗂️ Jerarquización diagnóstica | "No me digas 10 diagnósticos diferenciales: dime tus 2 primeros y qué dato te falta para ordenarlos." |
| 🔄 Pregunta de transferencia | "Si este mismo caso fuera en una gestante / anciano frágil / inmunodeprimido, ¿qué cambiaría de tu enfoque?" |
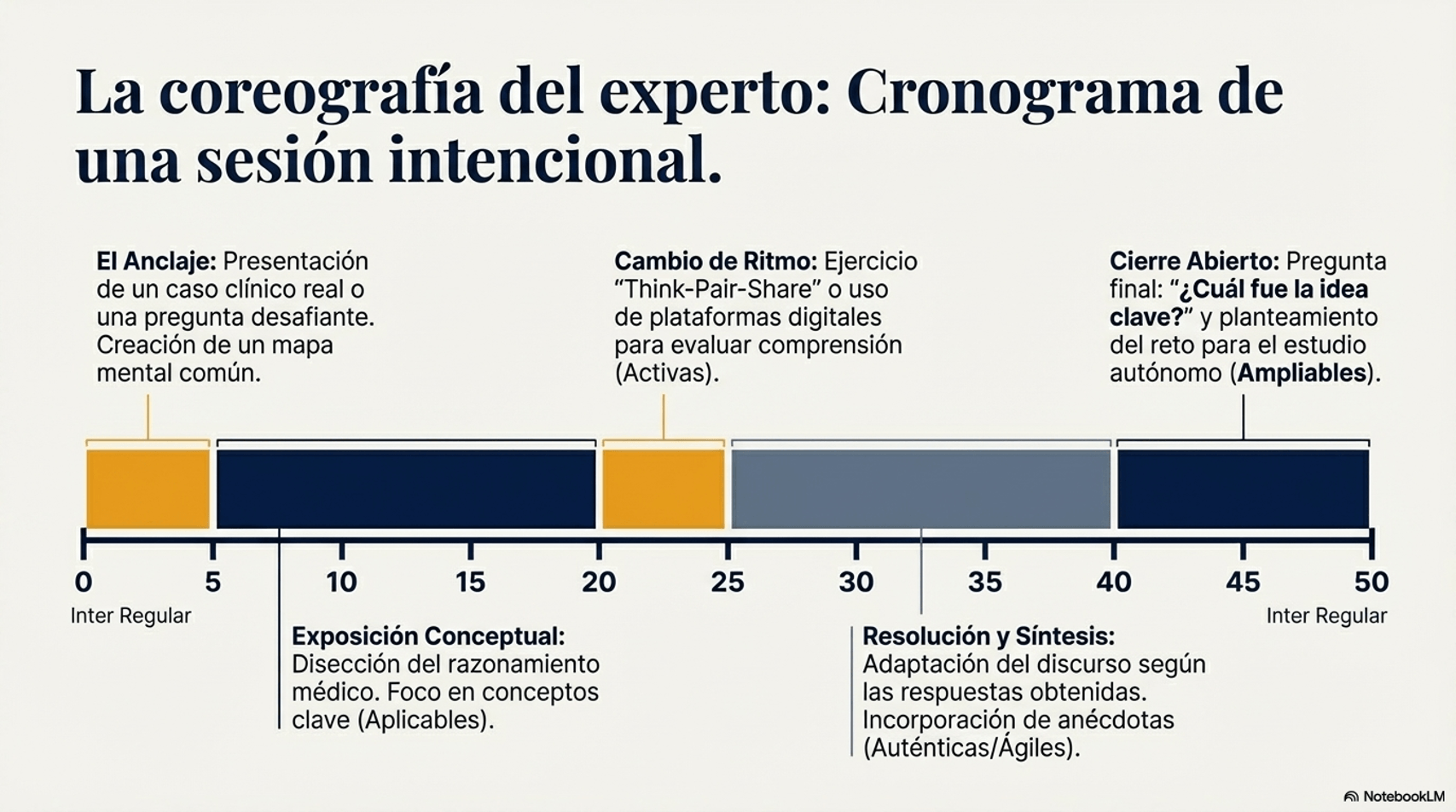
| ⏱️ Pausas cada 10-15 minutos | Diseña la clase en bloques. Al final de cada bloque introduce un respiro: un video de 60 segundos, una imagen diagnóstica o 90 segundos para tomar notas. |
| 🌡️ Termómetro de comprensión | A la mitad, pide que levanten 1, 2 o 3 dedos según comprensión. Si muchos muestran 1, reduce el ritmo y reformula en tiempo real. |
| 🖼️ Alternancia de formatos | Combina explicación verbal con imagen clínica, esquema en pizarra en directo y, si encaja, un video corto de 90 segundos. |
| ✂️ Diapositivas minimalistas | Una idea por diapositiva, imagen + texto mínimo. Menos texto en pantalla = más atención al docente y menor sobrecarga cognitiva. |
| 🗣️ Resumen en una frase | Al cerrar un bloque, pides a dos estudiantes: "Resume la idea clave en una sola frase clínica." |
| 🧭 Pausa de reorientación | "Llevamos 15 minutos. Hasta ahora solo debéis quedaros con estas dos ideas y una trampa diagnóstica." |
| 🔀 Doble ruta preparada | Si ves que dominan el concepto, avanzas a un caso complejo; si no, introduces un caso más simple o un esquema visual. |
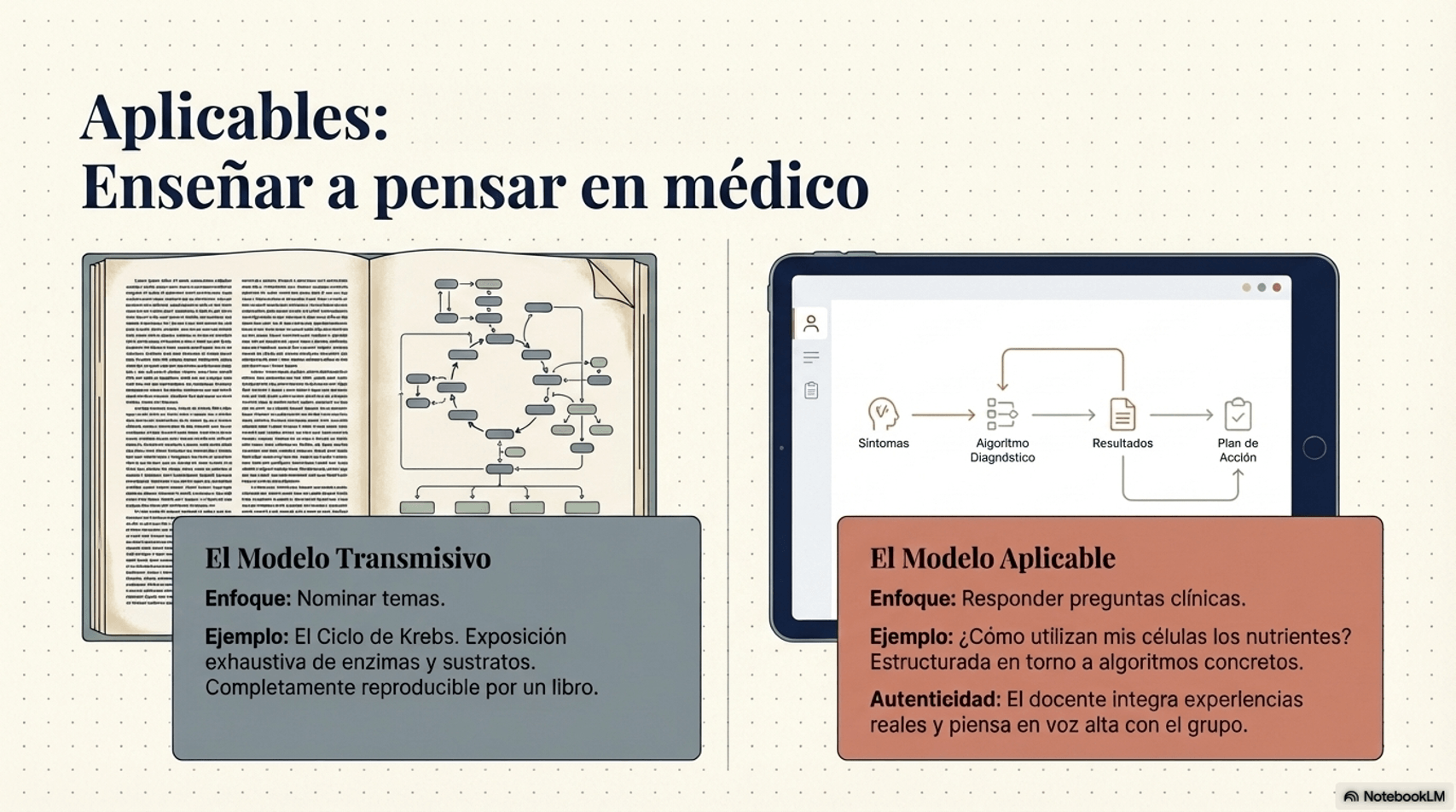
| 🔄 Reencuadra el título | En vez de "Ciclo de Krebs", nómbrala "¿Cómo utilizan mis células los nutrientes?". El conocimiento aparece como respuesta, no como catálogo. |
| 📋 Caso clínico como hilo conductor | Presenta un paciente real (anonimizado) al inicio y estructura toda la clase para responder sus preguntas diagnósticas y terapéuticas. |
| 🗺️ Algoritmos de decisión en voz alta | Recorre el árbol de decisión mientras piensas en voz alta. "Aquí descartaría X porque… y elegiría Y porque…" |
| ⚖️ Dilemas clínicos breves | Plantea una situación con dos opciones razonables y pide que la clase vote. Luego explica qué evidencia inclina la decisión. |
| 🧪 Elección del test diagnóstico | "Con este cuadro clínico, ¿qué prueba pides primero y cuál descartarías por innecesaria o arriesgada en este contexto?" |
| 🏥 Alta o ingreso | "¿Qué dato concreto te obliga al ingreso y cuál te permitiría el alta con seguridad?" |
| 💀 Jerarquía de gravedad | "¿Qué mata antes en este cuadro: la infección, la trombosis o el fallo multiorgánico?" |
| 🚫 Qué dejamos de hacer | En vez de "¿qué harías?", pregunta "¿qué dejarías de hacer en este paciente y por qué?" |

| 🗣️ Anécdota clínica propia | Una vez por clase, conecta el contenido con algo que hayas vivido. Transmite la dimensión humana que ningún manual ni IA puede replicar. |
| 🔓 Deja que las preguntas cambien el rumbo | Si surge una pregunta relevante, sigue ese hilo. Muéstralo: "Esta pregunta cambia lo que iba a contar ahora, pero vale la pena…" |
| 🚶 Muévete por el aula | Sal de detrás de la mesa. Señala con la mano abierta al invitar a participar. La postura y la proximidad física comunican apertura. |
| 🤝 Invita a otros protagonistas | Una vez al trimestre, incorpora un paciente, otro profesional o un colega de otra especialidad. |
| 🧠 Comparte tus sesgos | Nombra en voz alta un sesgo cognitivo que reconoces en tu propia práctica. "Yo tiendo a infravalorar el dolor abdominal en pacientes con ansiedad. Me ha costado errores." |
| 🔄 Muestra un cambio de opinión | "Hace diez años yo haría esto. Hoy, con más evidencia y más experiencia, lo haría diferente, y te explico por qué." |
| ❓ Reconoce la incertidumbre real | Ante casos complejos, muestra que la medicina no siempre tiene respuesta clara. "Honestamente, ante este perfil de paciente, los expertos no nos ponemos de acuerdo." |
| 🫀 Contexto humano | Conecta el contenido con la dimensión humana del caso: qué implica ese diagnóstico para el paciente, su familia, su trabajo, su vida. |
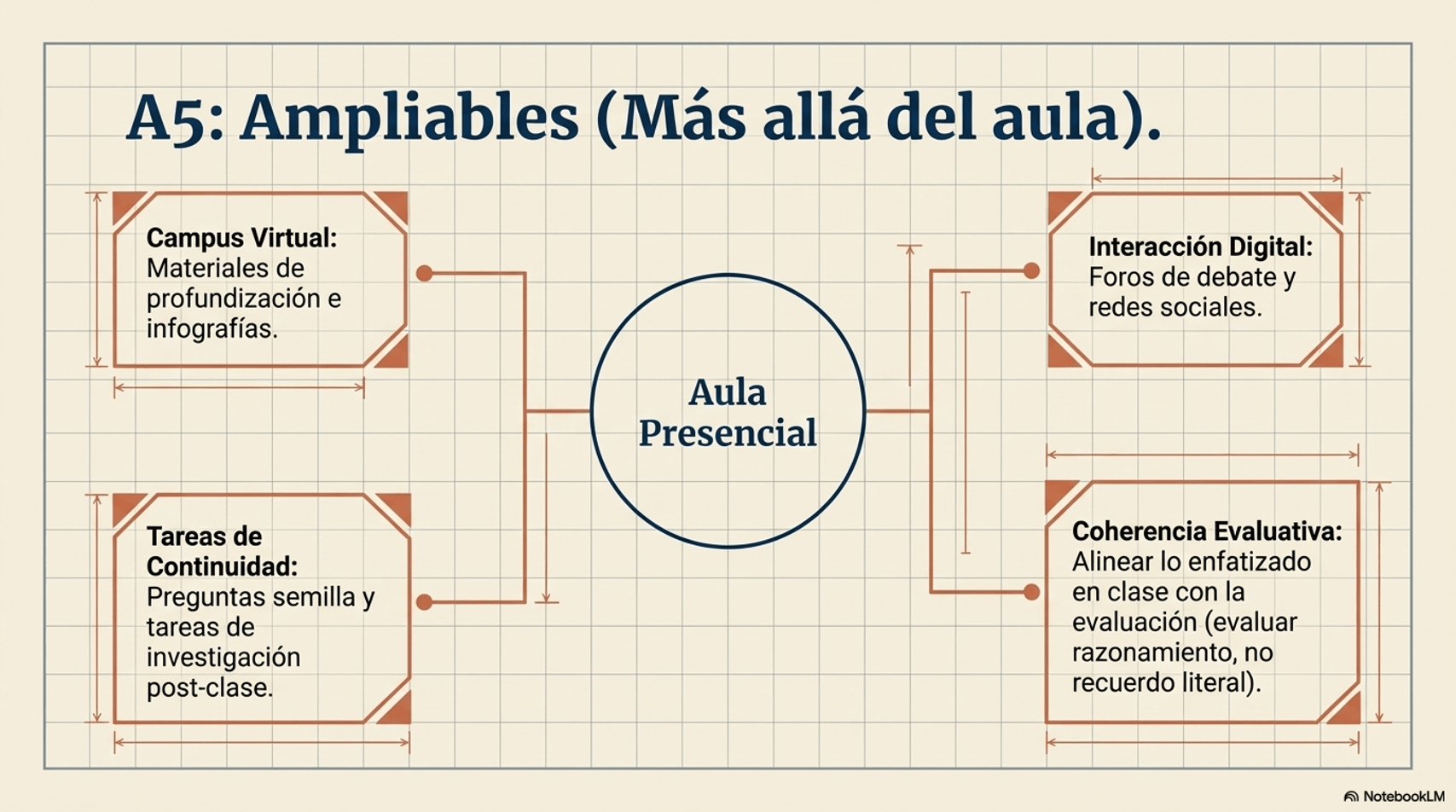
| 📊 Infografía en el campus virtual | Publica tras la clase una infografía con los 3-5 conceptos clave. Un ancla visual del aprendizaje para el repaso. |
| 🌱 Pregunta semilla post-clase | Al finalizar, lanza una pregunta abierta en el foro. Responde las más interesantes al inicio de la próxima clase. |
| 📹 Microvideo de 3 minutos | Graba un clip corto reforzando el concepto más difícil. Elige el punto donde más estudiantes se pierden y explícalo en formato distinto. |
| 🔗 Tarea de conexión con la práctica | "Antes del próximo seminario, busca un caso publicado que ilustre lo que vimos hoy." Conecta la clase con el trabajo autónomo. |
| 📱 Webapp resumen con QR | Crea una app como esta para resumir el tema y compártela en QR al acabar la clase. Los estudiantes se la llevan en el móvil. |
| 📂 Evolución del caso 48h después | Cuentas un caso en clase y subes la evolución real del paciente al foro 48 horas después. "¿Cambiarías ahora tu hipótesis o tratamiento?" |
| 🎙️ Podcast con tus alumnos | Graba un podcast donde un alumno te entrevista sobre las dudas principales del temario. Más cercano y memorable que un resumen escrito. |
| 👁️ Microtarea de observación clínica | "Durante esta semana, identifica en prácticas un paciente donde aparezca uno de los dilemas vistos hoy y súbelo de forma anonimizada." |

La clase magistral nació en un contexto de escasez de información. Su origen está en la lectio, que surge en la Edad Media (siglos XI–XIII) con las primeras universidades, cuando los libros eran tan escasos que el docente debía leer y comentar el texto en voz alta para que el alumnado pudiera acceder a él.
En ese modelo, el conocimiento se basaba en autoridades, no en debate abierto. El profesor era el depositario único del saber y su función era transmitirlo de forma unidireccional. La clase magistral no nació por su eficacia pedagógica, sino por las limitaciones del contexto.
Un dato revelador: en Bolonia (1088), los estudiantes contrataban y pagaban directamente a los profesores, condicionando así su docencia. El modelo nació, en parte, como un servicio demandado, no como una decisión pedagógica reflexiva.
Este origen contrasta con la tradición griega, donde predominaba la mayéutica, el diálogo y la activación cognitiva. Fue precisamente en la universidad medieval donde se consolidó el flujo unidireccional y pasivo.
Hoy el contexto es el contrario al medieval. Vivimos en una situación de sobreabundancia de información e IA. La clase magistral ya no puede justificarse como simple depósito de contenidos. Para eso están los PDF, los libros, las redes o la inteligencia artificial.
En ciertos formatos expositivos, la atención cae y la actividad mental se aproxima a un estado de baja activación, casi de sueño. La pasividad bloquea el pensamiento crítico y el docente como recitador genera dependencia. Pero no solo importa el método: como señala Bradbury (2016), "la mayor variabilidad en la atención de los estudiantes surge de las diferencias entre los docentes, y no del propio formato de enseñanza."
El problema aparece cuando toda la metodología se apoya exclusivamente en esta técnica. Entonces se consolida una metodología tradicional marcada por la unidireccionalidad, el diseño de la pasividad y la sensación de aprender más de lo que realmente se aprende. La estructura física del aula y el sistema de evaluación siguen legitimando esa pasividad.
El futuro no se plantea como una desaparición de la clase magistral, sino como la necesidad de reubicarla. Su valor ya no está en transmitir datos, sino en dotarlos de sentido. En educación médica: modelar el razonamiento clínico, contagiar entusiasmo y mostrar la humanidad de la profesión.
En esa transición, el docente deja de ser un transmisor obsoleto y pasa a ser un catalizador y curador que filtra el ruido informativo y lo convierte en saber significativo y conectado. El factor humano sigue siendo decisivo: motivación, modelado cognitivo y clarificación en tiempo real.
| 📚 Hábitos pasivos heredados | Los estudiantes llegan con muchos años de instituto y hábitos de aprendizaje pasivos. En primeros cursos se percibe inmadurez y es difícil sacarles del contenido "masticado". |
| 😌 Menor esfuerzo percibido | A veces prefieren la clase magistral porque les exige menos esfuerzo y dedicación. Las metodologías activas requieren más tiempo de preparación. |
| 🎯 Coherencia con el examen | Si el examen sigue un modelo clásico, les resulta más lógico preferir la clase magistral. No siempre perciben el beneficio de lo activo ni la importancia de ciertos conocimientos para el futuro. |
| 🛡️ Sensación de seguridad | La clase magistral también les da sensación de seguridad: saben lo que va a pasar y cómo prepararlo. |
| 😌 Comodidad y seguridad | La clase magistral resulta más fácil y cómoda. También da seguridad al docente. Hay profesores que creen que nada debe cambiar. |
| 🔍 Desconocimiento | A veces se mantiene por desconocimiento de metodologías más activas. Innovar supone un aumento de trabajo que no siempre se ve recompensado. |
| ⏳ Visión a largo plazo | A veces cuesta hacer ver al alumnado que lo que se enseña ahora será importante más adelante. |
| 👥 Presión del departamento | Los otros miembros del departamento condicionan lo que uno puede hacer. Las grandes estructuras son muy difíciles de mover. |
| ⏱️ Tiempo y tamaño del grupo | Con poco tiempo y muchos estudiantes, la magistral parece la opción más viable. Hay contenidos que dependen mucho del tamaño del grupo. |
| 📋 Naturaleza del contenido | Hay contenidos que, por su naturaleza, parecen ajustarse mejor al formato expositivo. |
| 😴 Pasividad perpetuada | Sigue ocupando un papel más pasivo y mantiene inercias heredadas del instituto en lugar de superarlas. |
| 📝 Aprendizaje para el examen | Puede acostumbrarse a estudiar solo para un modelo clásico de examen, sin percibir con claridad el valor de implicarse más. |
| 🧩 Homogeneización | Se homogeneiza algo que debería ser más personal. Se pierden oportunidades de desarrollo individual. |
| 🔄 Estancamiento | Se pierden oportunidades de cambio e innovación. Mantener todo igual tiene un coste personal que se mide en niveles de estancamiento y desmotivación. |
| 💡 Ilusión docente | No pensar en uno mismo como docente limita el cambio que podría favorecer mantener la ilusión y el interés por transmitir la experiencia personal. |
| 🔁 Inercia institucional | Se refuerza la idea de que nada debe cambiar y se perpetúan estructuras difíciles de mover. |
| 🌱 Mejoras desaprovechadas | Se desaprovecha la posibilidad de introducir mejoras asumibles y realistas que podrían marcar una diferencia significativa. |
| ✂️ Primero, seleccionar | Antes de innovar, hay contenidos que ya no hay que dar. Liberar tiempo es el primer paso real hacia el cambio. |
| 🪞 Innovar también es autocuidado | Entender la innovación como una forma de mantener la propia motivación y salud mental docente, no solo como un beneficio para el alumnado. |
| 🚀 Empezar pequeño y sin culpa | No hace falta cambiarlo todo. Un cambio modesto pero real vale más que una transformación perfecta que nunca llega. |
| 🏛️ El sistema no se moverá solo | Asumir que las grandes estructuras son difíciles de mover — pero eso no impide que cada docente mueva su propia aula. |

